MUBEE#11: Dove cercare le linee guida
febbraio 11th, 2014 NO COMMENTS
NO COMMENTS
di Paolo Balzaretti, redazione blog Simeu
@P_Balzaretti
Secondo l’americano “Institute of Medicine”, le linee guida sono documenti che includono raccomandazioni volte ad ottimizzare l’assistenza al paziente, il cui contenuto si basa su revisioni sistematiche della letteratura e su una valutazione dei rischi e dei benefici delle varie opzioni assistenziali alternative (1).
Come sappiamo, questi sono tra i documenti più controversi della letteratura scientifica: sebbene siano state concepite per facilitare la gestione del paziente, rendendo più fruibili le evidenze e riducendo le disomogeneità nell’approccio clinico, le linee guida sono state percepite spesso come vincoli alla libertà decisionale del medico. Inoltre, la loro diffusione è ostacolata dalla difficoltà che si può sperimentare adottando indicazioni diagnostico-terapeutiche create in altri contesti geografici e culturali e i dubbi circa la possibilità che talvolta le raccomandazioni costituiscano una forma di pressione operata dall’industria farmaceutica per mezzo di esperti con troppi conflitti d’interesse (2).
Nonostante ciò, non si può praticare la medicina oggi pretendendo di prescindere completamente dalla consultazione delle linee guida; in questo post tenterò di darvi alcune indicazioni su dove rintracciare le più interessanti.
Banche dati
Iniziamo con le banche dati. Ci sono quelle generiche, di cui ci siamo già occupati, che contengono documentazione scientifica di varia natura, tra cui anche linee guida, e quelle specifiche, create per contenere unicamente quest’ultime.
Tra le prime, ci due risorse di cui abbiamo già trattato, MEDLINE® e Trip Database. Nel primo caso, possiamo operare filtrando i risultati della nostra ricerca aggiungendovi, per mezzo dell’operatore AND, la seguente stringa: (“Guideline”[ptyp] OR “Guideline*”[TI] OR “Recommendation*”[TI]). Facciamo un esempio: nel caso fossimo interessati a conoscere le linee guida per il trattamento del trauma cranico nel paziente in TAO, si potrebbe creare una stringa come quella riportata nella fig.1:
Fig. 1. [ptyp] è un tag che identifica il tipo di pubblicazione cui la citazione fa riferimento. Il tag [TI] fa’ si che la parola tra virgolette sia ricercata come termine libero solo nel titolo delle citazioni. Il simbolo “jolly” * (o wildcard) fa sì che PubMed ricerchi tutti i termini che presentano come radice la parola inserita tra virgolette (nel nostro caso, essenzialmente “Guideline” e “Guidelines”). E’ bene ricordarsi sempre di impiegare in modo corretto le parentesi per costruire stringhe complesse.
Questa ricerca restituisce, ahimè, solo due risultati. Ciò conferma che PubMed non può essere considerato l’unico strumento per cercare linee guida, soprattutto perché la maggior parte di questi documenti effettivamente non sono pubblicati sulle riviste peer-review indicizzate nella Banca dati ma su altri canali, quali i siti delle Società scientifiche.
Come abbiamo già visto, queste “fonti alternative” sono scandagliate in modo efficace da Trip Database. Inserendo la stringa nel box di ricerca:
(“Head trauma” OR “Head injury”) AND (“oral anticoagulation” OR “warfarin”)
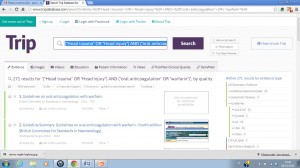
Si ottengono 271 citazioni, di cui circa 100 sono linee guida. E’ possibile filtrare i risultati utilizzando i tasti sulla barra destra; le linee guida vengono automaticamente categorizzate in base alla nazione di provenienza e successivamente, nella istituzioni che le hanno pubblicate. Cliccando sul titolo della citazione è possibile raggiungere l’indirizzo internet del documento, talvolta direttamente in formato pdf.
Fig. 2. I risultati della ricerca in Trip database.
Trip Database è uno strumento potente per questo tipo di ricerche: è difficile che resterete a mani vuote utilizzandolo. L’unico rischio, al contrario, è quello di venire sommersi da molte citazioni non attinenti (nel nostro caso, riguardanti principalmente l’ictus).
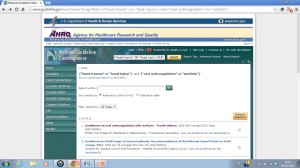
Infine, un archivio specifico di linee guida da consultare assolutamente è il National Guidelines Clearinghouse (NGC). Gestito dall’Agency for Helthcare Research and Quality (parte dello U.S. Department of Health and Human Services), è un database nel quale sono raccolte raccomandazioni che soddisfano alcuni criteri specifici, stabiliti a priori (cliccate qui per ulteriori informazioni). Consultare la NCG garantisce molti vantaggi: innanzitutto, fornisce una sintesi strutturata (eventualmente scaricabile in formato pdf) di ogni linea guida archiviata, portando in evidenza i dati più salienti (è incluso anche il link diretto all’indirizzo del documento originale).
Fig. 3. I risultati della ricerca nella National Guidelines Clearinghouse.
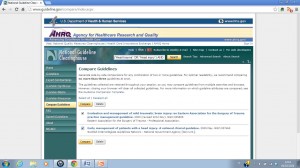
Uno dei punti di maggior forza è il servizio “Compare Guidelines” che permette di confrontare, per mezzo di una tabella generata automaticamente, le sintesi di due o più linee guida, fornendo un utile strumento nel caso in cui, tra più documenti, si debba scegliere quale adottare.
Fig. 4. Il servizio “Compare guidelines” della National Guidelines Clearinghouse.
Nel nostro caso, l’inserimento della stringa già impiegata per Trip Database restituisce 12 citazioni, a prima vista più mirate e specifiche di quelle fornite da quest’ultimo.
Enti estensori di linee guida
E’ possibile anche scegliere di accedere direttamente agli archivi delle istituzioni maggiormente coinvolte nella redazione di linee guida. Di seguito, alcune di quelle che ritengo più rilevanti per un operatore dell’emergenza-urgenza (in ordine alfabetico):
- American College of Emergency Physician: rilascia documenti, in forma di “domande e risposte”, definiti “Clinical Policies”, nei quali fornisce raccomandazioni basate su estese valutazioni sistematiche della letteratura (link diretto). Lo stesso organismo pubblica i cosiddetti “Policy Statements”, più focalizzati, che possono essere considerati delle opinioni di esperti (quelli del Board of Directors) riguardanti temi anche non strettamente clinici (link diretto).
- American Heart Association: redige linee guida su numerosi condizioni cardiovascolari (link diretto).
- Eastern Association of Surgery of Trauma: focalizzata naturalmente sulla traumatologia, ha rilasciato numerose linee guida scaricabili gratuitamente (link diretto).
- European Society of Cardiology: altra autorevole fonte di linee guida in ambito cardiovascolare (link diretto).
- Infectious Diseases Society of America: pubblica, anche sul propria rivista ufficiale, “Clinical Infectious Diseases”, autorevoli e note linee guida in ambito infettivologico (link diretto).
- GOLD e GINA: sono due iniziative di portata mondiale che redigono, tra le altre attività, raccomandazioni aggiornate molto frequentemente. Quelle GOLD riguardano la bronco pneumopatia cronica ostruttiva (link diretto), quelle GINA l’asma (link diretto). I link conducono alle traduzioni in italiano dei rispettivi documenti.
- NICE: il britannico “National Institute for Health and clinical excellence” prepara molteplici documenti evidence based (che indica come “Guidance”) tra cui anche linee guida. E’ possibile ricercarle e scaricarle gratuitamente direttamente dal sito dell’istituto (link diretto).
- SIGN: lo Scottish Intercollegiate Guidelines Network è un’istituzione pubblica che redige linee guida per il sistema Sanitario Inglese, aggiornate periodicamente, su molteplici argomenti (link diretto).
In Italia
Nel nostro Paese non esistono, che mi risulti, molte iniziative di promozione e diffusione di linee guida di respiro nazionale. Tra queste citerei il Piano Nazionale Linee Guida (link diretto), in cui sono raccolte linee guida istituzionali riguardanti vari argomenti.
Bibliografia
-
Institute of Medicine. Graham R, Mancher M, Wolman DM, Greenfield S, Steinberg E, editor(s). Clinical practice guidelines we can trust. Washington (DC): National Academies Press; 2011. 2p. Link
-
Lenzer J, Hoffman J, Furberg C, Ioannidis J. Ensuring the integrity of clinical practice guidelines: a tool for protecting patients. BMJ 2013; 347: f5535. Link
Note: la ricerca bibliografica contenuta in questo post ha solo un scopo esemplificativo e non può considerarsi completa o validata. Tutte le ricerche sono state effettuate il 4 febbraio 2014.