Per valutare il ruolo dell’ecografia nei Dipartimenti di Emergenza è opportuno considerare quali sono le funzioni fondamentali degli stessi dipartimenti:
- valutazione immediata e trattamento salva-vita dei pazienti in condizioni critiche;
- selezione per il ricovero dei pazienti con patologie acute o croniche ingravescenti, dopo valutazione, eventuale osservazione e trattamento iniziale;
- rinvio al curante dei pazienti che non necessitano di ricovero, dopo valutazione ed eventuale osservazione, con predisposizione di percorsi diagnostico-terapeutici, se indicati.
Le funzioni svolte in DEA possono essere supportate utilmente dall’attività di diagnostica ecografica, eseguibile a tre livelli:
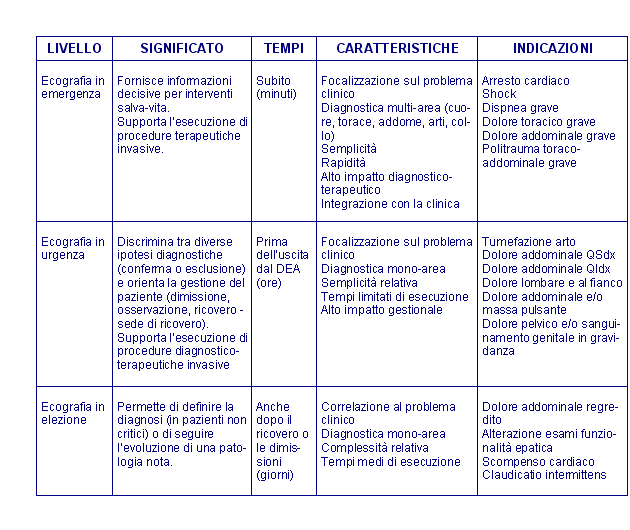
- ecografia in emergenza, per la gestione immediata dei pazienti con funzioni vitali compromesse o a rischio di deterioramento (codici rossi e gialli);
- ecografia in urgenza, per la gestione dei pazienti senza compromissione delle funzioni vitali (codici gialli e verdi);
- ecografia in elezione, eseguibile anche se non necessaria in DEA (codici verdi e bianchi).
In Tabella 1 è riportata una descrizione comparativa dei tre livelli di ecografia eseguibili in DEA.
Tabella 1. Ecografia in DEA
I requisiti necessari per poter effettuare le indagini ecografiche in emergenza e urgenza sono sostanzialmente due:
- la competenza in diagnostica per immagini con gli ultrasuoni;
- la presenza in DEA nel momento in cui deve essere eseguito l’esame.
Le diverse specializzazioni non sono requisiti necessari o sufficienti; non è importante avere (un diploma o un attestato), l’importante è sapere, saper fare e soprattutto esserci. Nei DEA di riferimento (2° e 3° livello) spesso sono presenti 24 ore al giorno sia il radiologo che il cardiologo, che potranno effettuare la diagnostica ecografica in emergenza in qualunque momento; peraltro l’internista, il chirurgo o il medico d’urgenza possono acquisire competenze adeguate per effettuare l’ecografia in urgenza ad un buon livello. Tuttavia più facilmente le indagini in emergenza possono essere eseguite dai clinici e quelle in urgenza dagli specialisti di diagnostica per immagini.
L’ecografia clinica in emergenza presenta infatti alcune caratteristiche fondamentali, come indicato nelle linee guida della Società Italiana di Medicina di Emergenza e Urgenza (SIMEU), recentemente approvate (1):
- è effettuata dal medico che cura il paziente;
- è volta a ottenere risposte semplici (sì/no) a quesiti emersi nel corso della valutazione iniziale del paziente (ABCD, anamnesi, esame fisico);
- è focalizzata sul problema clinico;
- è applicabile a diverse sedi anatomiche (capo, collo, torace, addome, arti);
- è semplice e rapida;
- è ad alto impatto diagnostico-terapeutico.
Dalle caratteristiche deriva la peculiarità dell’ecografia clinica in emergenza, che comprende tre elementi:
- la modalità di esecuzione, strettamente correlata alla clinica;
- la tempistica di esecuzione, spesso entro pochi minuti dalla presentazione del paziente;
- l’obiettivo dell’indagine, spesso comprendente diverse sedi anatomiche.
La peculiarità della modalità di esecuzione è esemplificata dalla valutazione diagnostica del paziente con sospetta colecistite: il segno di Murphy ecografico (dolorabilità elettiva alla compressione con la sonda sul fondo della colecisti) è un utile elemento diagnostico che viene regolarmente ricercato dai medici d’urgenza, ma spesso non considerato dagli specialisti di diagnostica per immagini.
Per quanto riguarda la tempistica e gli obiettivi diagnostici esistono importanti impedimenti logistici e di competenza all’effettuazione delle indagini ecografiche in emergenza da parte degli specialisti di diagnostica per immagini (radiologi, cardiologi ecografisti, angiologi ecografisti, ginecologi ecografisti). Dal punto di vista logistico è impossibile nella maggior parte dei presidi sanitari disporre degli specialisti 24 ore su 24 e 7 giorni su 7, entro pochi minuti dalla presentazione di un paziente grave; d’altra parte la valutazione ecografica di un paziente critico richiede spesso l’indagine rapida di diversi sistemi e/o sedi anatomiche (cuore, addome, pelvi, vasi periferici), possibile solo con la disponibilità di competenze multiple, difficilmente in possesso di un unico specialista.
I medici d’urgenza possono acquisire le conoscenze e le competenze necessarie per effettuare le indagini ecografiche in urgenza e in elezione, ma il loro campo specifico di azione è l’ecografia in emergenza, che non può essere effettuata nel suo insieme da nessun altro medico. L’emergenza (intesa come categoria clinico-temporale) è l’area di indagine ecografica specifica per il medico d’urgenza, così come lo sono il cuore per il cardiologo, l’apparato genitale femminile per il ginecologo, i vasi per l’angiologo o il fegato per il gastroenterologo (intesi come categorie clinico-anatomiche). Un’altra caratteristica delle indagini ecografiche in emergenza è che esse sono dettate dalla valutazione primaria e secondaria ABCDE (eventualmente integrata dall’anamnesi e dall’esame fisico) e che l’interpretazione delle stesse indagini deve essere fatta in stretta correlazione con i dati clinici, con i dati delle indagini bio-umorali POC (point of care) e con quelli delle indagini strumentali eseguibili al letto del paziente (ECG, Rx Torace); il medico d’urgenza è il professionista che più facilmente ha in mano tutti gli strumenti di indagine impiegati nell’emergenza e può correlarli nel migliore dei modi.
L’ecografia in emergenza può essere identificata con l’acronimo FASTCRASH (Focused Assessment with Sonography in Trauma, Cardiac arrest/failure, Respiratory arrest/failure, Acute abdomen and Shock), estensione dell’acronimo FAST (Focused Assessment with Sonography in Trauma), così come la metodica FASTCRASH è l’estensione dell’approccio ecografico a tutte le emergenze mediche e chirurgiche, rispetto a quelle solo traumatologiche considerate nella FAST.
Le caratteristiche necessarie di rapidità di esecuzione e di impatto diagnostico elevato esigono per la FASTCRASH una semeiotica ecografica semplice e qualitativa, che può essere limitata a tre segni fondamentali:
- presenza di fluido in sedi anomale o in quantità anomala (p.es.: nelle cavità sierose nel politrauma, all’interno dell’aorta con dilatazione del vaso nell’aneurisma, all’interno delle vie escretrici nell’idronefrosi, all’interno della colecisti con distensione del viscere nella colecistite acuta);
- presenza di gas in sedi anomale (p.es.: all’interno della cavità pleurica nel pnx, all’interno della cavità peritoneale nel pneumoperitoneo);
- movimento alterato di strutture cardiache (ipocinesia del ventricolo sinistro o del ventricolo destro nello shock o nella dispnea grave) o pleuro-polmonari (assenza del movimento di scivolamento pleurico nel pneumotorace) o anomala risposta a manovre dinamiche di compressione eseguite con la sonda (non comprimibilità dei vasi venosi nella trombosi venosa profonda).
Mentre l’ecografia in urgenza è disponibile attualmente in tutti i DEA, l’ecografia in emergenza è ancora poco diffusa. Perché si possa realizzare tutto il potenziale dell’ecografia in emergenza nella gestione dei pazienti critici è necessario lo sviluppo di tre settori, oltre all’ottenimento della tecnologia:
- formazione degli operatori;
- ricerca clinica sull’ecografia in emergenza, integrata con gli altri strumenti diagnostici;
- elaborazione e verifica sul campo di algoritmi per le emergenze (a partire dall’arresto cardiaco) che incorporino l’ecografia clinica focalizzata - FASTCRASH.
La diffusione capillare delle conoscenze e delle competenze ecografiche tra i medici impegnati nei DEA è una condizione necessaria perché si possa avere un impatto gestionale rilevante sul sistema dell’emergenza; la FASTCRASH per la gestione dei pazienti critici deve essere accessibile a tutti, come l’ECG per la gestione delle sindromi coronariche acute.
BIBLIOGRAFIA
- Cibinel GA, Cianci V, Ciopetti R, Davio P, La Spada S, Testa A, Zironi G. Ecografia clinica in emergenza e urgenza – Linee guida per la formazione. New SIMEU News 2004;4(1):6-8

